胰腺是内外分泌器官,内分泌功能就是调整血糖,依赖于胰腺的内分泌细胞即胰岛分泌内分泌激素;外分泌功能就是帮助消化,胰腺的腺泡分泌胰液,胰液中含有各种消化酶,通过腺管进入十二指肠,对中和胃酸以及消化蛋白质、脂肪和葡萄糖等具有重要作用。
所谓的保留胰腺功能,也就是保留上述两大功能,手术,则是通过保留胰腺的实质,管道,从而维持消化道的连续性,并减少内外分泌细胞的损失。
胰腺切除分标准切除即胰十二指肠切除,胰体尾切除和全胰切除;不规则切除即剜除,保留十二指肠的胰头切除,保脾胰体尾切除,胰腺中段切除,胰管修复等。标准切除被历史证明安全有效,但有其固有的近远期并发症发生率,尤其被诟病的是对胰腺的内外分泌功能伤害太大,不过由于这些手术,最早的时候都是用来治疗胰腺癌,在癌王面前,并发症什么的都是浮云了,也不在乎。然而随着医疗越来越进步,技术越来越先进,很多癌前病变,低度恶性肿瘤,甚至良性肿瘤也需要手术,患者群也越来越年轻,于是对保功能的手术越来越期待。
剜除
主要适应症:小的胰腺神经内分泌肿瘤(pNET),假乳头实体瘤(SPT),粘液性囊腺瘤(MCN),浆液性囊腺瘤(SCN),分支型导管内乳头状粘液瘤(BD-IPMN),转移到胰腺的肿瘤。该手术做成了就可以认为胰腺实质和功能一点没损失,但是风险在于主胰管和胆道的损伤,需要经验丰富的团队管理。目前,最小6岁的儿童,最大80几岁的老翁,只要符合适应症,都可以选择该术式。
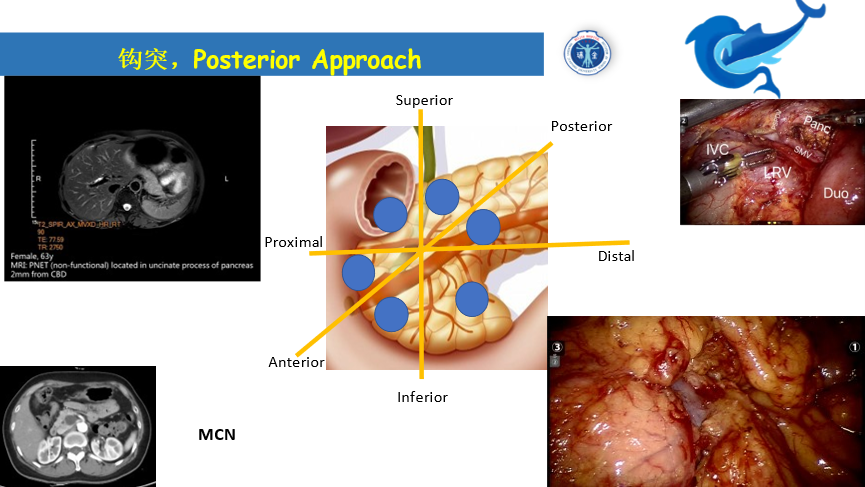
保脾胰体尾切除
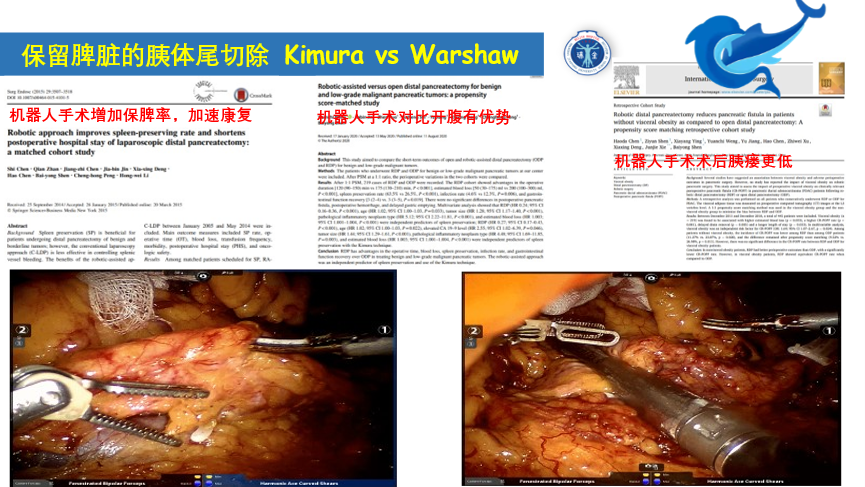
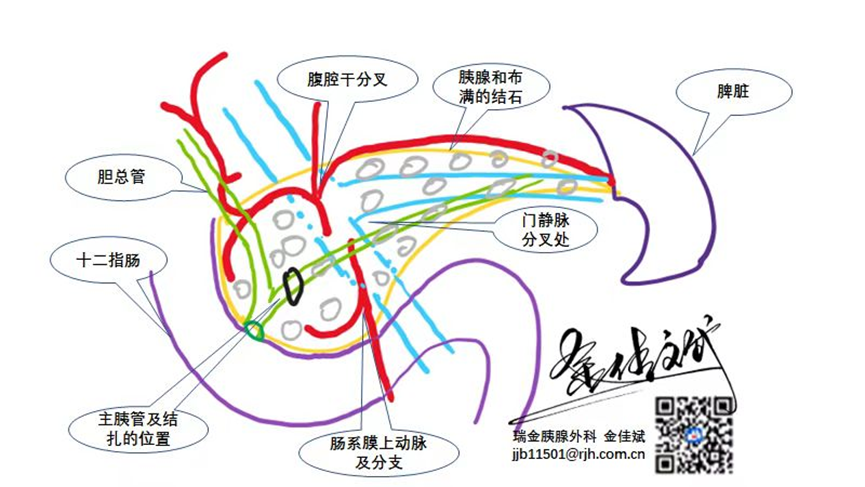
脾脏本身是个免疫器官,年幼的时候还有造血功能,有报道切除后肺部感染发生率会增加,另外血小板会升高,增加血栓性疾病风险(年纪大了就是心梗,脑梗等),所以患者对于保脾的述求可以说也很强烈,但是千万不要为了保脾而保脾,安全永远是第一的,在安全的前提下,保脾更反映了手术的技术水准,同样的,术后需要经验丰富的团队管理。保脾有保留脾动静脉(Kimura法)和断脾动静脉(Warshaw法)两种方法,建议采用前者;断脾动静脉后,远期可能出现脾亢的症状。
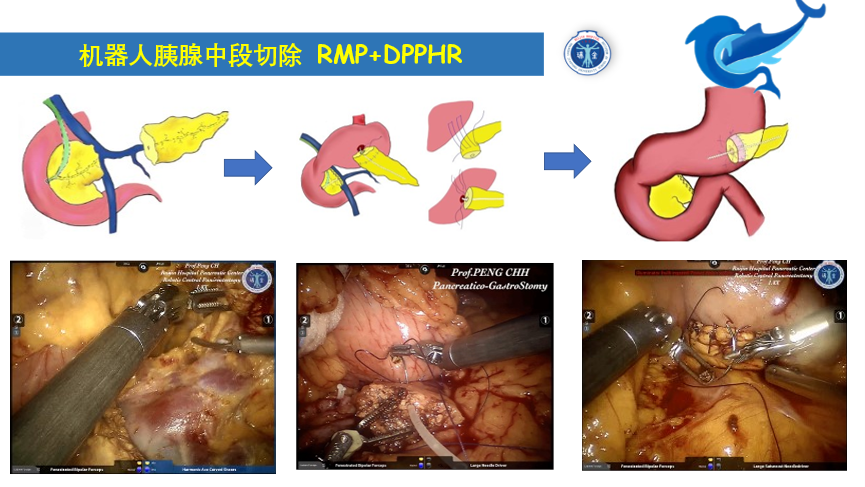
保留十二指肠的胰头切除/胰腺中段切除术
肿瘤位于颈体部,没有侵犯胆总管,但是侵犯主胰管,则可以选择该术式,只切除肿瘤所处的那节段胰腺(一般2cm左右),损失也可以说降到最低了,但是术毕存在一个胰腺的残面和一个胰腺消化道吻合口,胰瘘的风险大大增加,需要经验丰富的团队管理。
保留胃、胆总管、十二指肠和脾脏的全胰切除术
慢性胰腺炎,胰腺多发肿瘤(神经内分泌肿瘤多见),需要行全胰切除,但胃十二指肠和胆总管并无累及,可尝试行该术式,保留了消化道的完整性,没有吻合重建,是难度较高的手术。
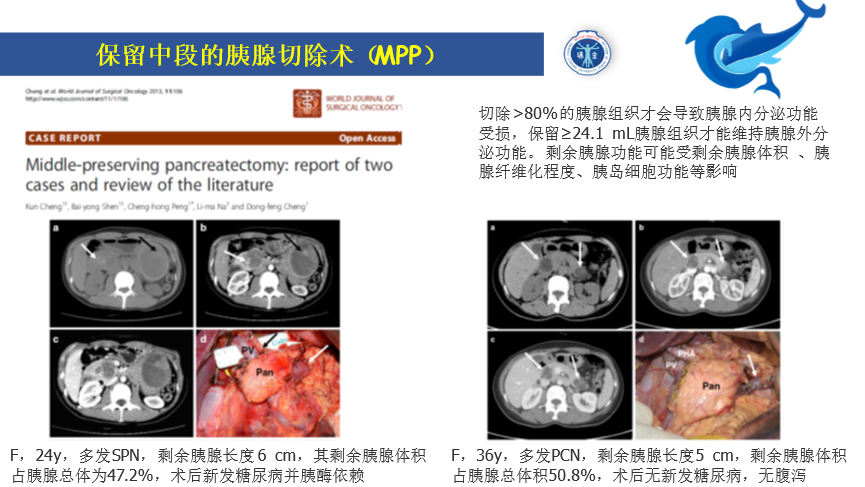
保留中段的胰腺头尾切除术
有切中段,自然也有保留中段,这样总比全胰切除好,中间一段胰腺,相对尾巴内外分泌功能的储备也更足,留着也有意义,通常用于多发性的胰腺囊性或神经内分泌肿瘤,还有肾癌的胰腺多发转移,手术相当于胰十二指肠切除术+胰体尾切除术,所以更复杂。
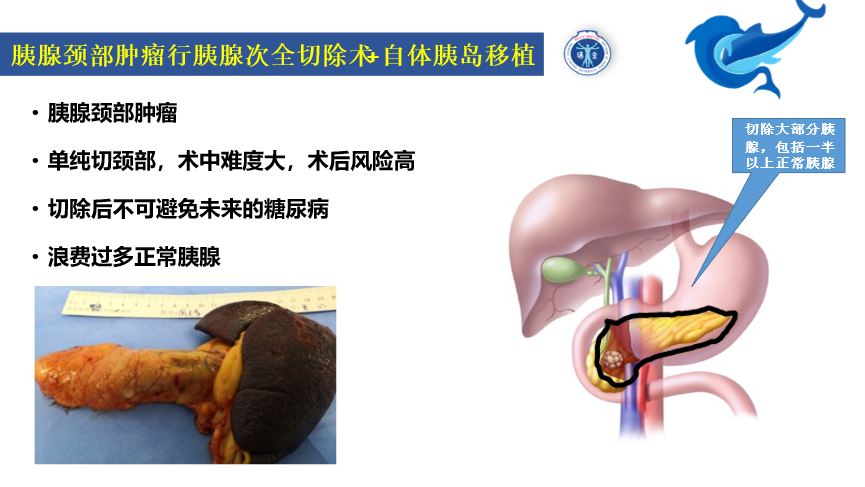
胰腺切除+自体胰岛移植
胰颈体部的肿瘤,如果是良性或低度恶性,中段,剜除都不适合的,切了胰体尾,又浪费过多的体尾胰腺,现在我们已经可以有效回收了。
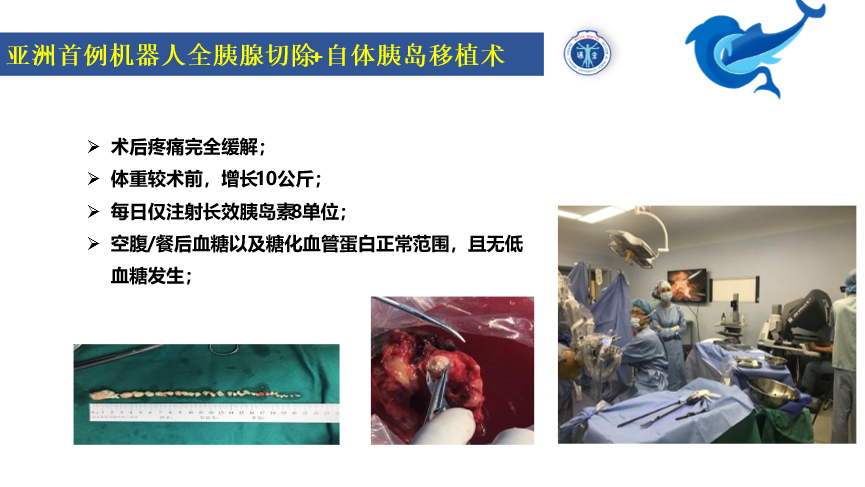
截止2021年底,瑞金胰腺中心共完成机器人胰腺手术2385台,其中,保留胰腺功能的手术为464台,几乎所有的保留功能手术,我们都用机器人完成,也有一部分用腹腔镜完成,切口创伤小,胰腺创伤更小。
本文是金佳斌版权所有,未经授权请勿转载。
本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅
https://m.haodf.com/neirong/wenzhang/9389005280.html